Migreną oczną określa się objawy okulistyczne występujące w trakcie epizodu migreny z aurą. Aura migrenowa może mieć zarówno charakter wzrokowy, czuciowy, jak i motoryczny. Migrena oczna objawia się bólem głowy z towarzyszącymi mroczkami, światłowstrętem oraz drganiem obrazu, niekiedy pojawiają się objawy zespołu Hornera. Diagnostyka okulistyczna pozwala wykluczyć inne przyczyny bólu głowy i oczu. Leczenie migreny ocznej polega na zapobieganiu epizodom bólu oraz przerywaniu napadów.
Co to jest i jakie są przyczyny?
Migrena to złożony, nawracający ból głowy, który w klasycznych przypadkach występuje po jednej stronie. Objawy neurologiczne poprzedzające niekiedy ból głowy nazywa się aurą migrenową i mogą one mieć charakter wzrokowy (aura wzrokowa), czuciowy (mrowienie , drętwienie w kończynach lub połowie twarzy) lub motoryczny (aura ruchowa z niedowładami kończyn; aura językowa obejmująca np. zaburzenia mowy, problemy z wysławianiem się). Rzadziej spotyka się aurę tylnojamową, w której mogą występować zawroty głowy, podwójne widzenie czy zaburzenia równowagi).
Migrenę dzieli się m.in. na
- migrenę bez aury (dawniej nazywano ją migreną prostą),
- migrenę z aurą (dawniej nazywaną migreną klasyczną),
- przewlekłą migrenę oraz
- powikłania migreny.
Aby rozpoznać migrenę z aurą, muszą u pacjenta wystąpić przynajmniej dwa tego typu napady, powinny one stopniowo nasilać się w czasie, trwać do 60 minut, a występujący po aurze migrenowy ból głowy powinien pojawić się w ciągu godziny.
Dawniej uważano, że przyczyną migrenowego bólu głowy jest skurcz naczyń krwionośnych wewnątrz czaszki, po którym następuje ich rozszerzenie. Obecnie istotę choroby lepiej tłumaczy nieprawidłowa funkcja komórek w pniu mózgu nazywanych generatorem migreny. Mają one obniżony próg pobudliwości, co jest uwarunkowane genetycznie. Komórki te zaczynają wysyłać nieprawidłowe sygnały do unerwiającego naczynia mózgowe nerwu trójdzielnego. Nerw trójdzielny odbiera impulsy i wysyła neuromediatory bólu do naczyń mózgowych. Najważniejszym neuromediatorem w tym przypadku jest białko CGRP. W wyniku tej reakcji wokół naczynia mózgowego rozwija się jałowy stan zapalny, co powoduje pulsowanie, odbierane jako silny, pulsujący ból.
Jak często występuje migrena oczna?
Najczęściej występuje migrena bez aury i stanowi 80% wszystkich migrenowych bólów głowy. Ogólnie około 75% osób z migreną stanowią kobiety. Największe natężenie i częstotliwość migrenowych bólów głowy spotyka się między 30. a 40. rokiem życia. Po 40. roku życia liczba ataków i ich nasilenie stopniowo się zmniejsza. U pacjentów po 50. roku życia migrena pojawia się rzadko. Około 70% osób cierpiących z powodu migreny ma krewnych pierwszego stopnia, u których także występują migrenowe bóle głowy.
Migrena oczna - objawy
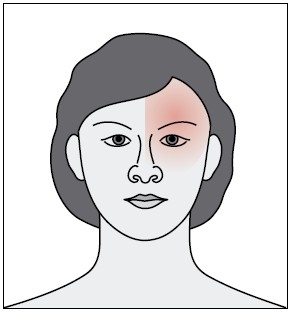
Ryc. 1. Typowa lokalizacja bólu głowy w migrenie
Ból głowy zaczyna się zwykle w czasie, gdy pacjent jest przytomny. Rzadko występuje zaraz po przebudzeniu, niekiedy budzi śpiącą osobę. Migrena może pojawić się samoistnie. Jednak u osób predysponowanych napady bólu migrenowego mogą zostać wywołane przez wiele czynników, w tym także środowiskowych.
Ból jest umiarkowany do silnego i niejednokrotnie nasila się przy ruchach czy innej aktywności fizycznej. Występuje po jednej stronie, często umiejscawia się w obszarze czoła i skroni lub oka. Ból rozwija się przez 1–2 godziny, postępuje do tyłu i w końcu obejmuje całą głowę. Ból migrenowy utrzymuje się przez 4–72 godziny. U 80% pacjentów towarzyszą mu nudności, niemal u połowy wymioty, dlatego w trakcie ataku odczuwa się niechęć do spożywania posiłków.
Aspekty okulistyczne migreny wiążą się z aurą migrenową, która objawia się najczęściej w postaci mroczków, światłowstrętu lub drgania (scyntylacji) obrazu, nazywanego teichopsjami (wyglądają one jak jasne zygzakowate linie przypominające zarysy fortyfikacji, niejednokrotnie przesuwają się w polu widzenia). Omamy wzrokowe mogą przybierać postać zamglonej plamki, widzenia „falującego, rozgrzanego powietrza” czy błysków światła.
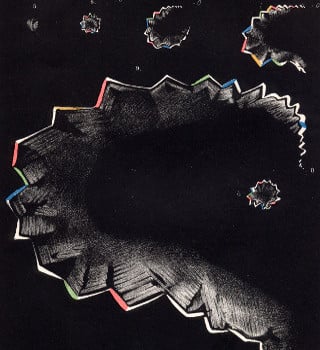
Ryc. 2. Iluzje fortyfikacyjne (teichopsje); źródło: wikipedia.org
Ponadto efektem migreny może być zadrażnienie spojówkowe, cechy zepołu Hornera (względne zwężenie źrenicy, 1–2-milimetrowe opadnięcie powieki po stronie bólu głowy), porażenie nerwu III z porażeniem mięśni gałkoruchowych, opadnięciem powieki z zaoszczędzeniem odruchów źrenicznych lub z obecnością nieprawidłowych reakcji źrenic. Inne objawy to: tkliwość mięśni, zaburzenia rytmu serca, spadek lub wzrost ciśnienia tętniczego.
Po napadzie bólu migrenowego przez 24 godziny może utrzymywać się np. uczucie zmęczenia, skłonność do irytacji, bóle mięśniowe, osłabienie, a niekiedy uczucie nadzwyczajnego odświeżenia.
U osób cierpiących na migreny istnieje zwiększone ryzyko wystąpienia chorób sercowo-naczyniowych oraz chorób naczyń mózgowych (np. udaru mózgu).
Co robić w razie wystąpienia objawów?
W pierwszej kolejności należy niezwłocznie (najlepiej do 15 minut) przyjąć leki, których zadaniem jest przerwanie ataku na samym jego początku. Niekiedy pomaga wypicie kawy. Wskazane jest przebywanie w zaciemnionym i wyciszonym pomieszczeniu, zastosowanie okładów, lekki masaż lub ucisk czoła, potylicy czy skroni. Warto rozważyć zastosowanie technik relaksacyjnych. Ważny jest wypoczynek i odpowiednia ilość snu.
Migrena oczna – diagnoza
Rozpoznanie można ustalić na podstawie wywiadu zebranego od pacjenta.
Wyniki przeprowadzanego w trakcie pierwszej wizyty pełnego badania neurologicznego są zwykle zupełnie prawidłowe. Badanie kliniczne może wykazać nadwrażliwość na światło bądź dźwięki, mrowienie, zaburzenia mowy (afazja), splątanie, porażenia połowiczego (hemiparesis). W typowych przypadkach nie ma obowiązkowego wykonywania badań obrazowych (TK, MRI), ale w każdym przypadku nietypowym (np. pierwszy atak migreny u osoby po 50. roku życia, zmiana dotychczasowego charakteru bólów migrenowych, pojawienie się bólu głowy u pacjentów z nowotworem lub zakażeniem HIV w wywiadzie, bóle głowy z towarzyszącą gorączką lub napadem padaczkowym itp.), należy je przeprowadzić. W celu wykluczenia olbrzymiokomórowego zapalenia tętnicy skroniowej wykonuje się badania laboratoryjne (OB, CRP).
Badanie okulistyczne obejmuje badanie w lampie szczelinowej i wziernikowanie dna oka oraz badanie ciśnienia wewnątrzgałkowego. Pozwala ono wykluczyć inne możliwe przyczyny bólu oka lub głowy.
Migrena oczna - leczenie
Leczenie migreny można podzielić na leczenie mające na celu przerwanie bólu oraz zapobieganie wystąpieniom napadu bólu.
Pierwszy typ leczenia jest najbardziej skuteczny, jeśli rozpocznie się je w ciągu 15 minut od pojawienia się bólu, kiedy jego nasilenie nie jest jeszcze duże. Leki dobiera się indywidualnie.
Pacjentom, którzy cierpią na epizodyczne migreny można zaproponować doraźne leczenie oparte na paracetamolu, niesteroidowych lekach przeciwzapalnych (NLPZ, np. kwas acetylosalicylowy, naproksen, ketoprofen) oraz preparatach z grupy tryptanów, które działają tylko i wyłącznie na ból migrenowy, przerywając napad choroby. tryptany (sumatryptan, zolmitryptan, ryzatrypatan, eletryptan) powinno się przyjąć dopiero wtedy, gdy aura minie, a zarazem jak najszybciej od momentu wystąpieniu bólu migrenowego i najpóźniej do 30 minut. również w przypadku migreny bez aury należy je natychmiastowo przyjąć.
W leczeniu zapobiegającym u niektórych chorych stosuje się leki, których celem jest zmniejszenie nasilenia i częstości występowania ataków bólu, np. β-blokery, trójpierścieniowe leki przeciwdepresyjne, topiramat.
Ponadto stosuje się leczenie niefarmakologiczne, np. biofeedback, terapię kognitywno-behawioralną, techniki relaksacyjne, toksyna botulinowa, przeciwciała monoklonalne, skierowane przeciwko peptydowi pochodnemu genowi kalcytoniny (CGRP).
U chorych, u których napady bólu głowy występują bardzo często i wymagają przyjmowania dużych ilości leków przeciwbólowych, istnieje ryzyko rozwinięcia się bólu głowy z nadużywania leków przeciwbólowych.
Migrena jest chorobą przewlekłą, ale często zdarzają się długotrwałe okresy remisji. Wraz z wiekiem z reguły zmniejsza się częstość ataków i ich natężenie, bóle migrenowe pojawiają się w związku z tym rzadziej, trwają krócej i mają mniejsze nasilenie.
Po opanowaniu ostrego ataku warto skonsultować z lekarzem stosowanie leków zapobiegających występowaniu migrenowych bólów głowy.
Co robić, aby uniknąć zachorowania na migrenę oczną?
Znane są czynniki mogące prowokować wystąpienie migreny. Należą do nich:
- stres,
- niewystarczająca lub nadmierna ilość snu,
- zmiany hormonalne (np. związane z krwawieniem miesiączkowym, jajeczkowaniem lub ciążą),
- stosowane leki (np. doustne leki antykoncepcyjne, leki rozszerzające naczynia krwionośne),
- palenie tytoniu,
- silne światło lub światło fluorescencyjne,
- silne zapachy (np. perfum),
- działanie zimna (np. spożywanych lodów),
- zmiany pogody,
- urazy głowy,
- choroby zakaźne,
- zmęczenie,
- wysiłek fizyczny,
- choroba lokomocyjna,
- niektóre pokarmy (np. alkohol, kofeina, czekolada, słodziki, jak aspartam, sacharyna, owoce cytrusowe, pokarmy zawierające tyraminę – np. sery, rodzynki, orzechy, jogurt, śmietana, awokado i wiele innych).
W zapobieganiu atakom duże znaczenie ma unikanie wymienionych czynników wywołujących ból, stosowanie odpowiedniej diety, zapewnienie właściwej ilości snu, stosowanie technik relaksacyjnych czy psychoterapeutycznych oraz unikanie niektórych leków.