Co to jest i jakie są przyczyny?
Pozagałkowe zapalenie nerwu wzrokowego jest najczęściej występującą chorobą nerwu wzrokowego (neuropatią) u dorosłych (nazywaną także neuropatią demielinizacyjną). Główną przyczyną zmian chorobowych toczących się w położonym poza gałką oczną odcinku nerwu wzrokowego jest proces demielinizacyjny. Polega on na rozpadzie osłonki mielinowej otaczającej włókna nerwu wzrokowego. Uszkodzona mielina jest zastępowana tkanką glejową, która zaburza prawidłowe przewodnictwo nerwowe we włóknach wzrokowych.
Proces demielinizacyjny w zapaleniu pozagałkowym jest analogiczny do zmian, jakie mają miejsce w stwardnieniu rozsianym (sclerosis multiplex – SM), gdzie dochodzi do rozpadu mieliny istoty białej mózgu i rdzenia kręgowego.
Pozagałkowe zapalenie nerwu wzrokowego może występować samoistnie, bez cech uogólnionej demielinizacji, jako zmiana izolowana, jednak w większości przypadków po kilku latach rozwijają się objawy śiadczące o uszkodzeniu ośrodkowego układu nerwowego. Najczęściej neuropatia pozagałkowa występuje w przebiegu stwardnienia rozsianego, przy czym związek objawów ocznych z ogólnymi jest bardzo różny. Inne rzadsze choroby demielinizacyjne, które mogą się wiązać z zapaleniem pozagałkowym nerwu wzrokowego, to choroba Devika oraz choroba Schildera.
Jak często występuje?
Pozagałkowe zapalenie nerwu wzrokowego, podobnie jak stwardnienie rozsiane, pojawia się zazwyczaj pomiędzy 15.–45. rokiem życia. Stanowi ono pierwszą manifestację stwardnienia rozsianego u 36% chorych, a w całym przebiegu stwardnienia rozsianego aż 75% pacjentów ma objawy zapalenia nerwu wzrokowego (75% dotyczy wszystkich chorych na stwardnienie rozsiane, bez względu czy pierwsze było stwardnienie rozsiane, czy pozagałkowe zapalenie nerwu wzrokowego, czy też pozagałkowe zapalenie nerwu wzrokowego rozwinęło się równocześnie z neurologicznym stwardnieniem rozsianym).
U osób, u których wystąpiły objawy pozagałkowego zapalenia nerwu wzrokowego, a nie towarzyszą im inne objawy ogólne, w 50% przypadków stwierdza się zmiany demielinizacyjne mózgu w badaniu metodą rezonansu magnetycznego (MR). Ryzyko rozwoju pełnoobjawowego stwardnienia rozsianego u tych osób w ciągu następnych 5–10 lat jest bardzo duże. U chorych, u których w momencie rozpoznania pozagałkowego zapalenia nerwu wzrokowego nie ma zmian demielinizacyjnych mózgu, ryzyko rozwoju stwardnienia rozsianego w okresie 5 lat wynosi 16%.
W około 30% przypadków neuropatia pozagałkowa rozwija się u osób z rozpoznanym już stwardnieniem rozsianym (30% dotyczy tylko tych chorych, u których najpierw pojawia się stwardnienie rozsiane, a potem pozagałkowe zapalenie nerwu wzrokowego).
Jak się objawia zapalenie pozagałkowe nerwu wzrokowego?
Pierwszy objaw to zazwyczaj nagłe pogorszenie widzenia w jednym oku, któremu może towarzyszyć ból przy ruchach gałki ocznej (zobacz: Ból oka). Spadkowi ostrości wzroku zawsze towarzyszy silne zaburzenie rozpoznawania barw. Objaw ten stanowi cechę charakterystyczną tej neuropatii. U niektórych pacjentów występują bóle głowy w okolicy czołowej oraz tkliwość gałki ocznej (bolesność przy dotyku, czasem to uczucie wypierania oka). Ponieważ zapalenie to jest często jedną z manifestacji klinicznych stwardnienia rozsianego, pacjent może zgłaszać różne zaburzenia neurologiczne typowe dla tej choroby.
Najczęstszy przebieg choroby to następujące po sobie okresy remisji (cofania się) i nawrotów. Objawy na skutek leczenia cofają się, nierzadko całkowicie, i pacjent wraca do pełni zdrowia. Okres zdrowienia trwa od 3 tygodni do 6 miesięcy.
Po okresie remisji, który może wynosić od kilku miesięcy do kilku, kilkunastu lat, dochodzi do kolejnego rzutu choroby i pojawienia się nowych objawów, np. zapalenia nerwu wzrokowego w drugim oku.
Co robić w razie wystąpienia objawów?
Nagłe pogorszenie widzenia stanowi wskazanie do jak najszybszego zgłoszenia się do lekarza okulisty.
Jak lekarz stawia diagnozę?
Podejrzenie pozagałkowego zapalenia nerwu wzrokowego pojawia się, gdy podczas wywiadu pacjent skarży się na nagłe pogorszenie widzenia w jednym oku, któremu nie towarzyszą żadne zmiany w wyglądzie tarczy nerwu wzrokowego. Dotyczy to zwłaszcza osób w młodym wieku, kiedy to zwykle rozpoczyna się stwardnienie rozsiane.
Badanie okulistyczne wykazuje typowe cechy uszkodzenia nerwu II: spadek ostrości wzroku, zaburzone rozpoznawanie barw oraz ubytki w polu widzenia. Badanie gałki ocznej nie wykazuje żadnych nieprawidłowości, a tarcza nerwu wzrokowego jest bladoróżowa, płaska i ma wyraźne granice (zobacz ryc. 1). Objawy te można podsumować popularnie używanym określeniem: „pacjent nic nie widzi i lekarz nic nie widzi”. Inaczej mówiąc, pacjent nie widzi, ponieważ ma uszkodzony nerw wzrokowy, i lekarz nic nie widzi, gdyż w oku nie stwierdza się żadnych odchyleń od stanu prawidłowego. Jest to związane z faktem, że proces chorobowy toczy się poza gałką oczną, natomiast tarcza nerwu wzrokowego, którą można obejrzeć, stanowi jego wewnątrzgałkowy odcinek. Jest ona pozbawiona włókien mielinowych, więc proces demielinizacyjny jej nie dotyczy.
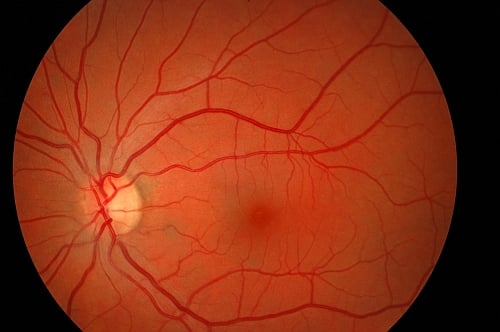
Ryc. 1. Obraz tarczy nerw wzrokowego w przebiegu zapalenia pozagałkowego: tarcza bladoróżowa, płaska, o granicach wyraźnych.
Aby potwierdzić, że zapalenie nerwu jest spowodowane rozpadem osłonki mielinowej, wykonuje się dodatkowe badania specjalistyczne. Jednym z nich jest badanie wzrokowych potencjałów wywołanych (WPW; zobacz: Badanie wzrokowych potencjałów wywołanych). Wynik badania wzrokowych potencjałów wywołanych u pacjentów z pozagałkowym zapaleniem nerwu wzrokowego jest bardzo typowy. W zapisach potencjałów stwierdza się tzw. wydłużenie latencji, inaczej opóźnienie fali P, która normalnie pojawia się na wykresie badania około 100 ms po zadziałaniu bodźca świetlnego, a w zapaleniu pozagałkowym znacznie później. Gdy opóźnienie to wynosi co najmniej 30 ms, to istnieje niemal 100% pewność, że uszkodzenie nerwu wzrokowego jest spowodowane procesem demielinizacyjnym (zobacz ryc. 2).
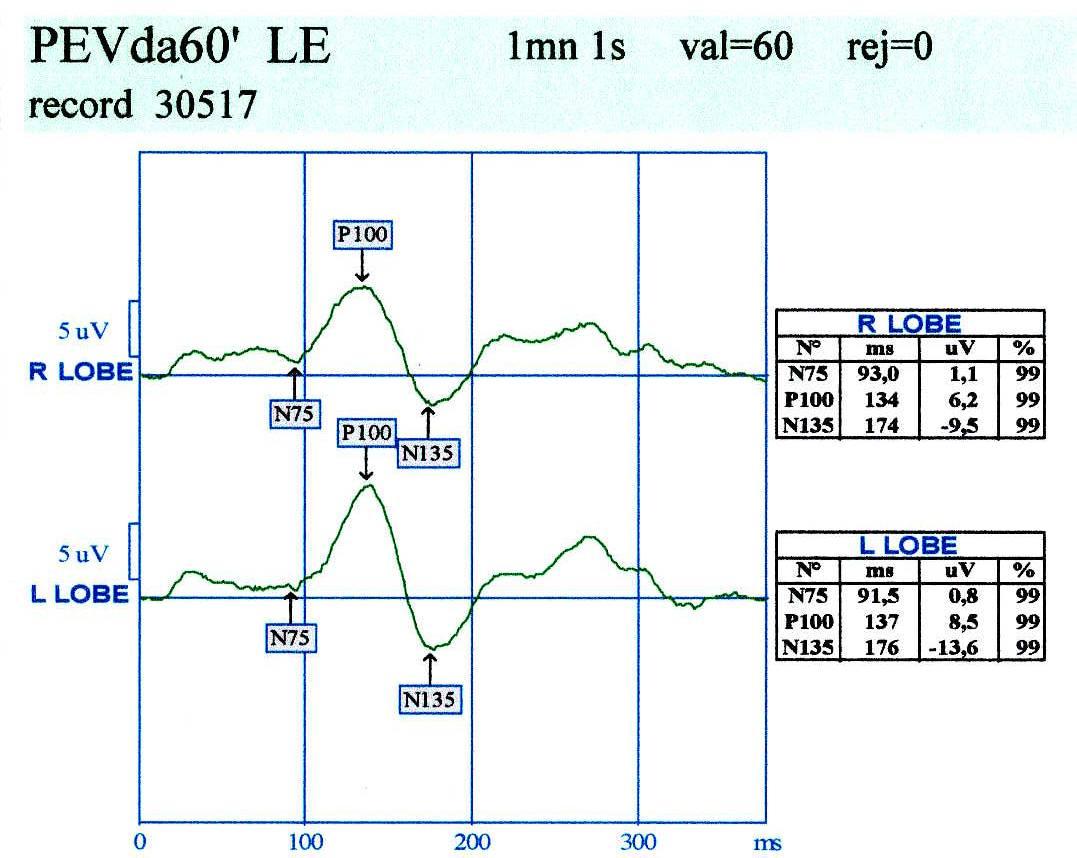
Ryc. 2. Zapis wzrokowych potencjałów wywołanych (WPW; zob. Badanie wzrokowych potencjałów wywołanych) w pozagałkowym zapaleniu nerwu wzrokowego: widoczne znaczne wydłużenie latencji fali P100 (prawa półkula – 134 ms i lewa półkula – 137 ms).
Drugim ważnym badaniem diagnostycznym jest rezonans magnetyczny, który pokazuje obecność zmian demielinizacyjnych w obrębie mózgu, rdzenia kręgowego oraz nerwów wzrokowych. Dodatkowym testem, który może potwierdzić obecność stwardnienia rozsianego, jest badanie płynu mózgowo-rdzeniowego, w którym stwierdza się obecność charakterystycznych białek oligoklonalnych, które widoczne są jako prążki na bibule chromatograficznej w czasie badania zwanego chromatografią (badanie przeprowadza neurolog).
Jakie są sposoby leczenia?
W leczeniu ostrej fazy pozagałkowego zapalenia nerwu wzrokowego stosuje się duże dawki kortykosteroidów podawanych dożylnie. Najczęściej podaje się metyloprednizolon w dawce 1 g na dobę przez 3–5 dni, a następnie doustnie prednizolon (1 mg/kg masy ciała na dobę) przez 11 dni. Błędem jest stosowanie wyłącznie kortykosteroidów doustnych, które nie przyspieszają cofania się objawów, natomiast mogą zwiększać ryzyko nawrotów zapalenia nerwu wzrokowego.
W przypadkach, gdy upośledzenie ostrości wzroku jest niewielkie, można nie stosować żadnego leczenia, a jedynie obserwować pacjenta, gdyż zmiany mają tendencję do samoistnego ustępowania.
Ostatnio uważa się, że wczesne włączenie leczenia interferonem ß-1 (IFN-ß1), już w czasie pierwszego epizodu zapalenia pozagałkowego nerwu wzrokowego, może znacznie ograniczyć rozwój objawów stwardnienia rozsianego w przyszłości. Leczenie takie trwa około 2 lat, ale nie jest jak na razie często stosowane.
Czy możliwe jest całkowite wyleczenie?
Objawy pozagałkowego zapalenia nerwu wzrokowego mogą się cofać bez śladu. U 75% pacjentów ostrość wzroku wraca do wartości prawidłowej, nawet jeśli w czasie choroby była mocno upośledzona. Jeśli chodzi o inne parametry czynności wzrokowych, takie jak: widzenie barwne, poczucie kontrastu czy ocena jaskrawości światła, mogą one pozostać nieprawidłowe. Rokowanie o powrocie do zdrowia jest najlepsze przy pierwszym rzucie choroby. Zazwyczaj po kolejnych atakach, mimo cofania się objawów klinicznych, pozostają mniejsze lub większe ubytki widzenia.
Ogólne rokowanie, szczególnie, gdy zapalenie nerwu wzrokowego jest skojarzone z objawami stwardnienia rozsianego, nie jest dobre. Pacjent choruje do końca życia, a objawy kliniczne mają tendencję do nasilania się w miarę postępu choroby.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia pacjent musi pozostawać pod stałą kontrolą okulistyczną. Jest to bardzo ważne, ponieważ choroba ma charakter nawrotowy. Ponadto pacjent powinien być okresowo kontrolowany przez neurologa, gdyż ryzyko rozwoju stwardnienia rozsianego u chorego z pozagałkowym zapaleniem nerwu wzrokowego jest bardzo duże.
Co robić, aby uniknąć zachorowania?
Zapalenie pozagałkowe nerwu wzrokowego rozwija się zazwyczaj nagle w młodym wieku, w okresie pełnego zdrowia. Przeważnie pacjent jest zaskoczony chorobą i stawia sobie pytanie, czy możliwe było uniknięcie zachorowania. Niestety, nie ma żadnych sposobów, które pozwoliłyby na zmniejszenie ryzyka rozwoju zapalenia nerwu wzrokowego, które często jest skojarzone ze stwardnieniem rozsianym. Wiadomo, że rozwój zmian chorobowych zależy od indywidualnych uwarunkowań genetycznych (m.in. obecność antygenu zgodności tkankowej HLA-DR2 sprzyja rozwojowi choroby) i czynników środowiskowych, takich jak: dieta, klimat czy wirusy, na które pacjent jest narażony przez całe życie.
Choć nie ma sposobów na uniknięcie choroby, to najnowsze metody leczenia, w tym stosowanie interferonu, dają duże szanse na zmniejszenie ryzyka zachorowania na pełnoobjawowe stwardnienie rozsiane lub opóźniają wystąpienie choroby.